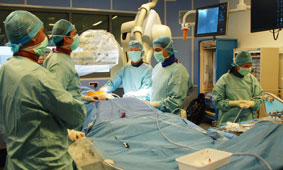
Le CHU de Nancy a franchi le cap de la 200e implantation de valve aortique percutanée en septembre 2013. L’intervention réalisée dans la salle hybride située à l’Institut lorrain du cœur et des vaisseaux Louis Mathieu, permet de remplacer sans chirurgie, la valve cardiaque dont la détérioration naturelle avec l’âge peut entraîner l’arrêt du cœur. Une avancée fondamentale expliquée par le Pr Thierry Folliguet, chef du service de Chirurgie cardiaque vasculaire & transplantation.
L’ouverture et la fermeture de la valve aortique, sorte de clapet, permet au cœur de faire circuler le sang correctement. Avec l’âge, des calcifications se déposent sur la valve et forme des bourgeons calcaires : la valve se rétrécit et le cœur doit pomper le sang plus fort. D’où un essoufflement important des personnes qui développent après 80 ans la maladie dite de Monckeberg. Non prise en charge, elle peut conduire à l’arrêt cardiaque. Seule solution : remplacer la valve détériorée.
Seul centre autorisé en Lorraine par l’Agence Régionale de Santé, le CHU de Nancy propose à ses patients l’implantation percutanée depuis 2010 avec une montée en puissance de l’activité en 2013 (en moyenne 4 interventions par semaine). « Une technique relativement récente dont la première mondiale a été réalisée par le Pr Alain Cribier à Rouen en 2002, rappelle le Pr Folliguet. Elle s’adresse particulièrement aux personnes qui ne supporteraient pas l’opération chirurgicale en raison de leur grand âge – plus de 80 ans, ou ayant des facteurs de risques trop élevés comme des problèmes pulmonaires. Il s’agit donc d’une alternative pour ces personnes à qui aucun traitement ne pouvait jusqu’alors être proposé. »
L’intervention peut se faire sous anesthésie locale ou générale, et dure 1 à 2 heure contre 3 à 4 heures pour l’opération à cœur ouvert. Le principe : la valve fabriquée en tissu animal, est sertie sur un stent (petit cylindre métallique). Enroulée autour d’un ballon dégonflé, elle est introduite grâce à un cathéter par une incision de quelques centimètres au niveau de l’artère fémorale ou à la pointe du cœur. Lorsque qu’elle atteint l’endroit déterminé par l’équipe médicale, le ballon est gonflé et la valve, ultra résistante, se déploie comme un parapluie : elle écrase les calcifications et prend la place de la valve abîmée. Durant le temps de la pose, soit quelques secondes, le cœur est stimulé par un pace-maker externe.
« Pour cette intervention, nous bénéficions de la salle hybride du CHU qui permet d’associer aux gestes médicaux et chirurgicaux des techniques d’imagerie interventionnelle de haute qualité, explique le Pr Folliguet. Afin de choisir la taille de valve parfaitement adaptée, nous visualisons en 3D le chemin à parcourir et l’anatomie de la valve à remplacer. Avec l’équipe de radiologie, nous vérifions en temps réel le bon déroulement de l’implantation. » En cas de complication, le patient est pris en charge sur place et sans délai, la salle ayant la configuration d’un bloc opératoire avec la présence d’équipes chirurgicales et d’anesthésie.
Grâce à la technique percutanée, le patient sort de l’hôpital au bout d’une dizaine de jours. Il est ensuite revu par l’équipe tous les 2 mois la première année puis par son cardiologue pendant 3 ans. « Ce mode d’implantation de valves biologiques est une vraie avancée par rapport aux techniques classiques car elle permet l’implantation sans ouverture du thorax et sans circulation extracorporelle. »
Si la performance de l’acte en lui-même est primordiale pour optimiser les chances de survie du malade, le travail de sélection des personnes l’est tout autant. L’équipe médicale (Drs Michael Angioi et Frédéric Moulin) et l’équipe chirurgicale (Pr Folliguet, Drs Juan-Pablo Maureira et Fabrice Vanhuyse), préparent ensemble le bilan du patient autour de deux questions centrales :
– L’intervention en percutané est-elle techniquement possible ? Au-delà de l’âge, la technique, au stade où elle en est, présente encore des risques trop importants d’accident vasculaire cérébral pour les personnes plus jeunes. D’autres facteurs entrent en ligne de compte : les artères doivent avoir un diamètre suffisant (celles des femmes sont généralement plus petites que celles des hommes), ne doivent pas être trop tortueuses ni trop calcifiées.
– La personne est-elle suffisamment autonome ? En effet, un remplacement de valve aortique s’accompagne d’actions d’éducation thérapeutique centrées notamment sur l’alimentation et l’activité physique, pour améliorer l’hygiène de vie du patient.
Une approche qui garantit un maximum de réussite à cette intervention hautement spécialisée.

Les Hospices Civils de Lyon se dotent d’un entrepôt de données de santé
Comme d’autres grands hôpitaux, le CHU lyonnais a annoncé rentrer dans une nouvelle ère en se dotant d’un entrepôt de données de santé. Ce dernier doit, entre autres, favoriser le permettre le développement d’études multicentriques, l’accélération de la recherche et de l’innovation, et le renforcement de la qualité des soins.